新型冠状病毒肺炎(COVID-19)是由一种 β 属 RNA 冠状病毒引起的急性呼吸道传染病。自 2019 年 12 月底,湖北省武汉市发现第 1 例患者开始,疫情已蔓延至中国、韩国、日本、意大利等多个国家和地区 [1]。我国已将此疾病纳为乙类传染病,按甲类传染病管理。本病临床表现多样,多数患者预后良好,但值得注意的是,部分重症、危重症患者除发热、乏力、咳嗽、呼吸困难等症状外,还有不同程度的凝血功能障碍。
一、COVID-19 出凝血功能障碍临床特点
1. 血栓形成倾向:目前尚未确定 COVID-19 患者的血栓发生率,约 50% 的 COVID-19 患者疾病进展过程中伴随 D-二聚体水平升高,在死亡病例中此比例高达 100%。重症患者 D-二聚体水平明显高于轻症,且部分患者在治疗过程中病情突然恶化,甚至发生猝死,提示 COVID-19 患者尤其是偏重症患者血栓形成风险较高 [2,3]。此外,重症 COVID-19 患者脑梗塞的发生率达 4.5%,这虽然可能与重症患者基础疾病有关,但也足以引起我们的重视 [4]。考虑到 COVID-19 患者血液浓缩、血管内皮损伤和血液高凝状态,加上本身卧床、肥胖、高龄等危险因素使得血栓风险进一步增加 [5]。因此,在 COVID-19 的防控和救治过程中静脉血栓栓塞症(VTE)不容忽视。
2. 弥散性微血管损害:弥散性微血管损害导致的多器官功能衰竭是导致 COVID-19 危重型患者死亡的重要原因 [2,3,6,7]。钟南山院士团队涉及 1099 例 COVID-19 患者的多中心回顾性研究结果显示,重症患者脓毒症休克(6.4% vs. 0)、急性呼吸窘迫综合征(ARDS)(15.6% vs. 1.1%)和弥散性血管内凝血(DIC)(2.9% vs. 0.1%)的发生率显著高于非重症患者,死亡率也显著高于非重症患者(8.1% vs. 0.1%)[2]。近期针对 21 例 COVID-19 死亡患者的回顾性分析,发现 71.4% 的死亡患者合并有显性 DIC,从入院到发现合并 DIC 的中位时间是 4 d,而非死亡患者中 DIC 的发生率仅为 0.6% [3]。可见,COVID-19 重症患者凝血紊乱甚至 DIC 的问题非常突出,是重症患者死亡的重要原因,因此临床亟需重视,做到早防早治。
二、COVID-19 患者的凝血功能障碍诊断
尽管临床上已意识到 COVID-19 患者容易并发出凝血功能障碍,但有关出血、血栓事件统计尚缺乏,仅部分文献描述了异常出凝血指标。COVID-19 合并的出凝血功能障碍乃至 DIC 是一个动态变化的过程,常规筛查实验在高凝期可能未出现异常或者容易被忽视。单个指标对 DIC 诊断的敏感性和特异性均欠佳,合理利用 DIC 积分系统,有利于疾病的早期诊断、指导防治和判断转归。DIC 积分系统对 DIC 前期或高凝期的诊断效果仍有待提高,凝血纤溶特殊分子标志物更能早期反映 DIC 的病理过程,比如可溶性血栓调节蛋白(sTM)能反映内皮损伤情况、凝血酶-抗凝血酶复合物(TAT)能反映凝血激活的程度、纤溶酶原激活物抑制物 1(PAI-1)能反映凝血抑制的情况,在凝血紊乱未达 DIC 的阶段即可异常升高,有利于早期诊断和及时干预 [8]。另外,血栓弹力图血栓弹力图和旋转式血栓弹力测定仪能提供由凝血启动到纤维蛋白形成、血小板聚集、纤维蛋白联结、血块形成至溶解的连续、实时信息,且该方法采血少、步骤简单、一定程度可以减少职业暴露。
常规凝血试验长期以来被认为是临床标准。然而,这些测试有相当大的局限性。血凝块形成的动力学、凝块强度、凝血成分的相互作用、血小板功能和纤溶是不可用的。此外,在获得测试结果方面存在重要的延迟。相反,血栓弹力图测量全血的粘弹性特性,是一种动态检测。评估发展中的血凝块,从纤维蛋白原聚集、血凝块强化和纤溶过程。血栓弹力图越来越多地被用于日常的临床实践,以检测围手术期凝血疾病,并在早期预防及诊治深静脉血栓形成起到关键作用。
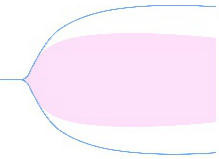
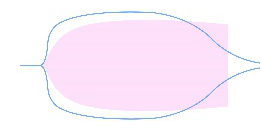
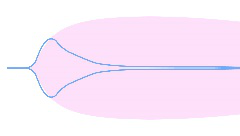
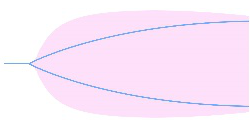
对于 DIC 的诊断,在 DIC 发展的不同分期里,由于凝血状态的不同血栓弹力图图像也会出现不同的图形特征。如表 1 所示,在 DIC 的进展过程中,初期(高凝期)会出现高凝状态血栓弹力图图形,K 时间缩短(<1 min)和 α 角度增大(>73º),则建议使用华法林等抗凝药物。当 DIC 进入消耗性低凝期或继发性纤溶亢进期,除了仍然有高凝状态外,图形会出现 LY30>7.5%,曲线后期快速合拢的形状,提示有继发性纤溶亢进,建议结合临床情况使用氨甲环酸等抗纤溶药物。在 DIC 后期,由于凝血功能明显减弱,而抗凝和纤溶功能明显增强,导致血液凝固性严重障碍,呈现多发性出血,在血栓弹力图图形则会出现 K 时间增加(>3 min)、α 角度减小(<52º)的低凝图形,建议结合临床情况输注新鲜冰冻血浆(fresh frozen plasma,FFP)或冷沉淀。
表 1 纤溶系统出现异常的检测图形及相应对策
参数 | 检测图形 | 临床意义 | 对应建议 | ||
CI>3 | K 时间和 α 角 | K<1 min/ α>73º |
| 高凝,因纤维蛋白原功能亢进导致高凝 | 有血栓风险,建议使用抗凝药物,如华法林等 |
LY30>7.5% 或 EPL>15% |
| 继发性纤溶系统亢进 | 有出血风险,建议使用抗纤溶类药物,如氨甲环酸 DIC 等因素请结合临床 | ||
| 原发性纤溶系统亢进 | ||||
CI<-3 | K 时间和 α 角 | K>3 min/ α<52º |
| 低凝,因纤维蛋白原功能不足导致 | 有出血风险,建议输注 FFP 或冷沉淀(结合临床) |
粉红色形状表示凝血系统正常状态的图形,蓝色线条表示纤溶系统出现异常的检测图形。 | |||||
传统的凝血四项只是检测凝血瀑布中的部分环节,血栓弹力图则是检测从血栓的启动、形成包括它的稳定性与强度、和纤溶的整个过程和状态;因此血栓弹力图能更好地展示全血的血凝情况。血栓弹力图仪是通过模拟缓慢的血流环境,用低剪切力来诱导患者血样在仪器中凝固,从而根据弹性的变化来检测血栓的形成及其强度。该检测方法可以测量到凝血因子、血小板和纤维蛋白原的功能情况,于是可以根据血栓弹力图的结果来指导抗凝、抗血小板和 DIC 的治疗。一些常用的实验室检测包括 FDP,PT 和 PTT,稀释全血凝块溶解实验和优球蛋白溶解时间有时会在 DIC 患者中显示是正常值 [9]。D-二聚体在大手术后也会出现增高,因此无法特异性地提示 DIC 的发生 [9]。原发性与继发性纤溶有不一样的治疗方案,任何不当的治疗有可能会导致严重的后果。在这种情况,血栓弹力图是唯一一种能诊断出 DIC 第 1 期和第 2 期的仪器,对 DIC 进行分期,并能辅助医生防止二期的进一步发展。
综上所述,COVID-19 作为一种新的冠状病毒引起的呼吸系统传染病, 其主要致病机制与人体感染 2019-nCoV 后免疫失衡所导致的 CRS 相关,如何平衡生理与病理性免疫反应是 COVID-19 治疗中亟待解决的问题,在临床诊治中需要密切监测患者出凝血指标,合理运用血栓弹力图、旋转式血栓弹力测定仪等技术,积极推广出凝血诊断相关的积分系统对于 COVID-19 诊断尤为重要;此外,危重症患者出凝血功能障碍死亡率高,防治难度大,因此亟需重视,做到早防早治,避免由轻转重。
参考文献:
[1] Seven days in medicine: 8-14 Jan 2020 [EB/OL]. BMJ, 2020: 368.
[2] Wei-jie Guan, Zheng-yi Ni, Yu Hu, et al. Clinical characteristics of 2019 novel coronavirus infection in China [J]. medRxiv, 2020.
[3] Tang N, Li D, Wang X, et al. Abnormal Coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia[J]. J Thromb Haemost, 2020.
[4] Mao L, Wang M, Chen S, et al. Neurological Manifestations of Hospitalized Patients with COVID-19 in Wuhan, China: aretrospective case series study [J]. medRxiv, 2020.
[5] 史振宇, 符伟国. 新型冠状病毒肺炎相关孤立性远端深静脉血栓的诊疗方案 [J]. 上海医学, 2020, 1-7.
[6] Chen N, Zhou M, Dong X, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study[J]. Lancet, 2020, 395(10223): 507-513.
[7] Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China[J]. Lancet, 2020, 395(10223): 497-506.
[8] Mei H, Jiang Y, Luo L, et al. Evaluation the combined diagnostic value of TAT, PIC, tPAIC, and sTM in disseminated intravascular coagulation: A multi-center prospective observational study[J]. Thromb Res, 2019, 173: 20-26.
[9] Ferasatkish R, et al. Diagnosis and treatment of disseminated intravascular coagulation: a case report., Arch Iranian Med 2007; 10 (3): 404-408.
图片来源:阳普