1. 患者血液管理的发展现状及实施的必要性
临床输血经历了全血输注、成分输血、限制性输血基本方略的发展历程,开展了血液保护和自身输血等项技术,发布修改了多部输血指南,临床输血的安全性、有效性、科学性得到了巨大提高和改善。进入 21 世纪,WHO 在循证医学的基础上提出了患者血液管理(patient blood management,PBM)的新理念,即以患者为中心,采用循证医学的证据和系统方法,使患者管理最优化、输血质量最优化、医疗效果最优化。目的是通过安全合理使用血液及血液制品,最大程度降低不必要的血液制品暴露,最终改善患者预后与转归。
众所周知,尽管血制品经过严格的筛查、检测等处理程序,但异体血制品的输注仍存在一定风险,包括发生输血传播疾病(感染性风险)及输血不良反应(非感染性风险)的可能(表 1)。一项前瞻性研究心脏手术输血(TRACS)提示,对于心脏手术患者实施限制性红细胞输注策略是安全的,同时发现红细胞输注的量越多,临床并发症越多 [1]。加上我国血制品一直处于供需紧张、供不应求的状态。因此,有必要采用 PBM,以合理优化使用血制品和减少输血相关风险。
表 1. 输血不良反应分类
急性反应(≤ 24 h) | 迟发性反应(>24 h) | |
免疫反应 | 发热性非溶血性输血反应过敏反应 急性溶血反应 输血相关急性肺损伤 | 迟发性溶血反应 输血相关移植物抗宿主病 输血后紫癜(PTP) 输血相关免疫抑制(TRIM) 白细胞或血小板输注无效 |
非免疫反应 | 细菌污染 输血相关循环超负荷 空气栓塞 低体温 出血倾向 枸橼酸中毒 电解质紊乱 非免疫性溶血 肺微血管栓塞 | 输血相关感染性疾病(如各种肝炎病毒、HIV、巨细胞病毒等病毒; 细菌、梅毒、多种寄生虫等) 含铁血黄素沉着症或血色病 血栓性静脉炎 |
PBM 最适用于择期手术管理,但是也适用于可能出现的过量出血、医疗操作后贫血和使用血液的任何医疗操作。PBM 主要包括 1)优化红细胞生成,促进自身造血;2)严格控制出血;3)适当利用对贫血的耐受力实施限制性输血策略(表 2)三大要素。它是一个连续的过程,始于围术期早期(术前),贯穿术中和术后 [2]。
表 2. PBM 的三大要素
优化红细胞生成,促进自身造血 | 严格控制出血 | 适当利用对贫血的耐受力,实施限制性输血策略 | |
术前 | 1)发现贫血 2)确定引起贫血的原发疾病 3)管理原发疾病 4)必要时转诊做进一步评估 5)治疗铁缺乏、慢性疾病导致的贫血 以及铁限制的红细胞生成障碍 6)注意:贫血是择期手术的禁忌症 | 1)确定和管理出血风险 2)减少医源性失血 3)制定手术方案并演练 4)术前自体血液储存(选择性病例或患者选择) 5)其他 | 1)评估和优化患者生理储备和风险因素 2)比较患者预计失血量和可耐受失血量之间的差异 3)制定患者具体管理方案,采用适宜的血液保护措施以减少失血、提高红细胞总量和管理贫血 4)限制性输血策略 |
术中 | 1)血液优化后及时手术 | 1)精细的止血和外科技术 2)节省血液的外科手术 3)麻醉血液保护技术 4)自体血液回收 5)药物和止血药物 | 1)优化心输出量 2)优化通气和氧合 3)限制性输血策略 |
术后 | 1)刺激红细胞生成 2)警惕加重贫血的药物的相互作用 | 1)术后出血的严密监视和管理 2)避免继发性出血 3)快速保温和维持正常体温(除非特殊需要低体温) 4)自体血液回收 5)减少医源性失血 6)止血和抗凝管理 7)预防上消化道出血 8)避免或快速治疗感染 9)警惕药物副作用 | 1)提高贫血耐受能力 2)治疗贫血 3)最大化氧供 4)最小化氧耗 5)避免或快速治疗感染 6)限制性输血策略 |
2. 血栓弹力图在 PBM 中的应用
血栓弹力图作为手术期间监测凝血功能的最重要手段,已经成为世界上先进国家进行患者血液管理的重要工具之一。在输血指南里有明确说明,使用血栓弹力图可节约 20%~50% 的血制品。在我国,血栓弹力图检测已列入《医疗机构临床检验项目目录》和《全国医疗服务价格项目规范(试行 2001 年版)》等规范中。作为一种新型的适用于床旁检测的血液粘弹性检测系统,可使用全血标本,监测血液凝固和纤溶的全过程,能很好地弥补传统凝血检测的不足,在大出血时,甚至能降低死亡率。
2.1 血栓弹力图在心外科手术 PBM 中的应用
出血是心脏外科手术的严重并发症之一,而导致患者出血的原因多种多样,包括手术的复杂性、术前抗血小板和/或抗凝治疗血小板的消耗与稀释等,早在 1999 年,发表于 Anesth Analg 杂志的一篇文章已经报道,在指导心外科手术后输血时,比之于基于传统经验和凝血检测参数,基于血栓弹力图参数的输血策略能明显减少红细胞、血浆和血小板制品的消耗(图 3)[3]。
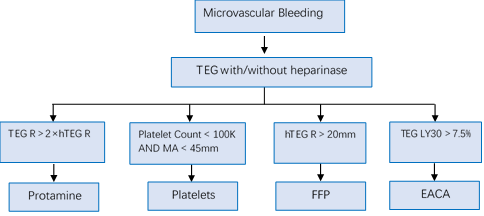
图 3. 基于血栓弹力图参数的输血原则
2016 年 Deppe 等 [4] 在一项荟萃分析中总结分析了 17 项血栓弹力图在心脏手术中的临床应用研究,是目前为止所包含病例数最大的一项,该分析的 17 项研究中包括 8332 例血栓弹力图检测组病例(78.3% 的患者应用 ROTEM 血栓记录仪)和常规凝血功能检查组患者之间的比较,结果发现血栓弹力图检测组的输血量明显减少(OR = 0.63,95% CI 0.56 ~ 0.71),此外,血栓弹力图检测组患者的临床预后也得到了改善。
2.2 血栓弹力图在肝移植手术 PBM 中的应用
肝移植手术是很多肝硬化失代偿患者的最终选择,患者此期的凝血状态紊乱且复杂多变,有的可能会发生出血,而有的则出现血栓 [5]。肝移植手术中常见危险因素有短时间内大量失血、血制品输入和(或)血液稀释、凝血因子缺乏及血小板减少、纤溶亢进等,最早应用血栓弹力图是为了方便手术中出、凝血状态的监测,1996 年 Pivalizza 等 [6] 就首次将肝素酶结合血栓弹力图技术成功用于肝移植术中的凝血状态监测,指导鱼精蛋白应用取得了满意结果。2011 年,Gurusamy 等 [7] 对 1913 例肝移植患者进行 Meta 分析得出结论,与传统方法指导输血相比,使用血栓弹力图指导输血可以减少术中出血量、减少浓缩红细胞、冰冻血浆、血小板及冷沉淀的使用量。
2.3 血栓弹力图在严重创伤 PBM 中的应用
20 世纪 90 年代后期血栓弹力图检测才首次被用于创伤患者,当时主要作为研究工具评估创伤凝血功能障碍期间不同止血阶段的变化 [8]。再十年之后由 Eduardo Gonzalez 发表了第一个关于使用血栓弹力图管理创伤凝血功能障碍的标准化流程 [9]。在该流程中,使用了基于快速血栓弹力图参数进行输血指导:参数 ACT 升高时,建议输注新鲜冰冻血浆(fresh frozen plasma,FFP),参数 K 和 angle 用于指导输入冷沉淀,参数 MA 用于指导血小板的输注(图 4)。
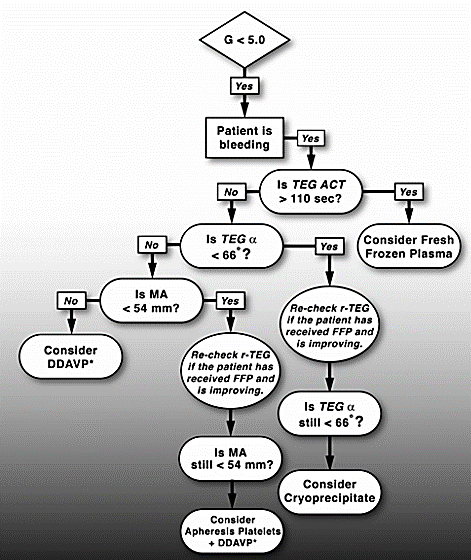
图 4. 以目标为导向的创伤后凝血功能病管理原则
实际上,血栓弹力图检测在创伤领域最大的临床应用是对 MTP(massive transfusion protocols,MTP)的指导。2013 年,Tapia 等基于实验数据建立了一套使用血栓弹力图指导复苏过程中进行 MTP 的标准流程(图 5),根据该流程的结果,与按固定比例输血的创伤患者组相比,以血栓弹力图为指导进行 MTP 的患者组的死亡率有明显改善,而且患者使用呼吸机的时间和在重症监护病房的时间均缩短,这可能与合理恰当的使用血液制品有关。
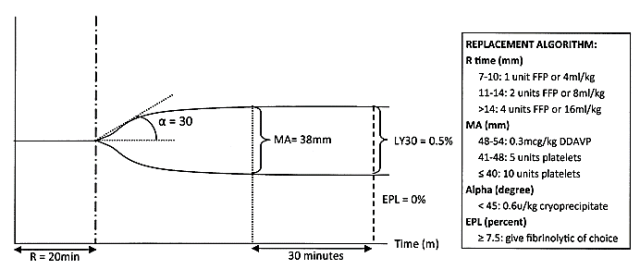
图 5. 血栓弹力图结果案例与输血流程
2.4 血栓弹力图在产后出血 PBM 中的应用
产科是临床用血最多的手术科室之一。研究者 Karlsson 等 [10] 发现产妇失血超过 2L 时从血栓弹力图指标及传统凝血功能检测中可观察到凝血功能受损。大出血时失血量超过 1L 应复查血栓弹力图,此时若血栓弹力图指标下降,则需根据以下指标进行成分输血:R > 7 min 时可予以输注 FFP,MA < 54 mm 时可予以血小板输注,α 角 < 32°时予以 Fib 或冷沉淀输注,LY30 > 7.5% 时予以抑肽酶输注。考虑到各个中心设置的血栓弹力图正常值参考范围有所差异,实际临床成分输血时需根据术中具体情况而定,术毕还应再次复查血栓弹力图以了解机体凝血功能是否纠正。Wikkelsoe 等 [11] 汇总的相关文献分析结果显示,用血栓弹力图检测指标指导临床输血后,虽红细胞血小板或 FFP 单独的输血量未减少,但患者术中、术后总出血量及同时输注 FFP 与血小板的比例明显减少。
参考文献:
1. Hajjar L,Galas F,Sundin M,et al. Transfusion Requirements After Cardiac Surgery(TRACS)study: preliminary data of a randomized controlled clinical trial[J]. Critical Care,2010,14(Suppl 1):1-2.
2. Munoz M,Pena-Rosas JP,Robinson S,et al. Patient blood management in obstetrics: management of anaemia and haematinic deficiencies in pregnancy and in the post-partum period:NATA consensus statement.Transfus Med,2018,28(1):22-39.
3. Analg,A.,Thromboelastography-guided transfusion algorithm reduces transfusions in complex cardiac surgery. Anesth Analg.,1999. 88(2): p. 312-9.
4. Deppe AC,e.a.,Point-of-care thromboelastography/thromboelastometry based coagulation management in cardiac surgery: a meta-analysis of 8332 patients. . J Surg Res.,2016. 203(2):p. 424-33.
5. Chirinos VJ,Munoz GR,Amo PM,et al. Portal and mesenteric thrombosis associated with protein S deficiency[J]. Rev Esp Enferm Dig,2008,100(2):104-107.
6. Pivalizza EG. Heparinase and thromboelastography in liver transplantation for a patient with von Willebrand's disease[J]. Anesthesiology,1996,84(5):1236-1239.
7. Gurusamy KS,Pissanou T,Pikhart H,et al. Methods to decrease blood loss and transfusion requirements for liver transplantation[J]. Cochrane Database Syst Rev,2011,(12):CD009052.
8. Kaufmann CR,D.K.,Crews JD,et al.,Usefulness of thrombelastography in assessment of trauma patient coagulation. J Trauma 1997. 42(4):p. 716-20.
9. Gonzalez E,P.F.,Moore EE,et al.,Coagulation abnormalities in the trauma patient: the role of point-of-care thromboelastography. . Semin Thromb Hemost 2010. 36(7):p. 723-37.
10. Karlsson O,Jeppsson A,Thornemo M,et al.Fibrinogen plasma concentration before delivery is not associated with postpartum haemorrhage:aprospective observational study[J].Br J Anaesth,2015,115(1):99-104.
11. Wikkelsoe A J,Afshari A,Wetterslev J,et al.Monitoring patients at risk of massive transfusion with Thrombelastography or Thromboelastometry:a systematic review [J].Acta Anaesthesiol Scand,2011,55(10):1174-1189.
图片来源:阳普