Promega HPV
分型产品
获批上市
ProDx 家族再添新成员

近日,上海普洛麦格 HPV 分型检测产品「高危型人乳头瘤病毒(14 个型)核酸分型检测试剂盒(PCR-荧光探针法)」通过国家药品监督管理局(NMPA)审核,获批三类医疗器械注册证书。
HPV 和宫颈癌
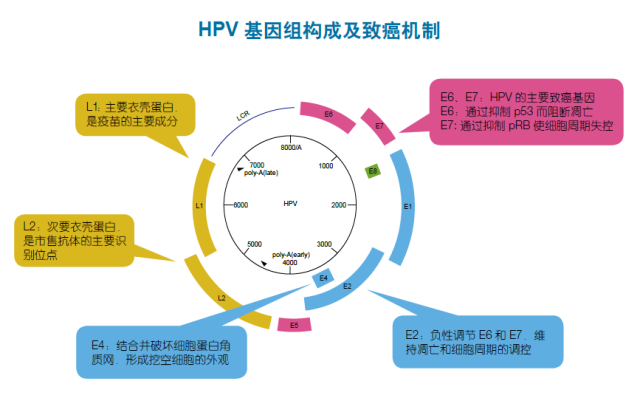
某些高危型的 HPV 持续感染是宫颈癌发生的主要原因,超过 99.9% 的宫颈癌患者体内都检测到了 HPV 的存在。HPV 即人乳头瘤病毒(human papillomavirus),是一个有 150 多种型别的病毒家族。HPV 能够感染皮肤表面的细胞,及生殖器、肛门、嘴、喉咙等的黏膜细胞,但不感染血液或内脏器官。HPV 能够通过皮肤接触传播,性传播为 HPV 的一种传播方式,包括阴道、肛门性交甚至口交传播均为其传播方式。不同型别的 HPV 导致身体不同的疣,某些型别导致手或脚上常见的疣,其它的一些型别倾向于导致嘴唇或舌头上的疣。
感染生殖器的 HPV 可分为高危型和低危型两类。低危型 HPV 如 HPV6、11 等会引发生殖器疣,但无致癌风险。高危型 HPV 同宫颈癌相关,国际癌症研究署(IARC)建议将 HPV-16, -18, -31, -33, -35, -39, -45, -51, -52, -56, -58, -59, -66, -68 共 14 个型的高危型 HPV 纳入宫颈癌筛查。HPV16 型是致癌风险最高的 HPV 型别,55%-60% 的宫颈癌是由 HPV16 型持续感染导致。HPV18 型是第二高风险型别,导致 10%-15% 的宫颈癌。剩余的 25%-35% 的宫颈癌是由其它十余种 HPV 型别引起。
对于绝大多数女性,尤其是 30 岁以前,HPV 感染很常见,但多为一过性感染。即:12 个月内自身免疫系统会将病毒清楚。这种类型的感染致癌风险很低,但会引起一定程度的细胞学病变。少数情况下,HPV 感染不能被有效清除,成为慢性感染。高危型 HPV 持续感染有较大的致癌风险。
宫颈癌筛查的意义
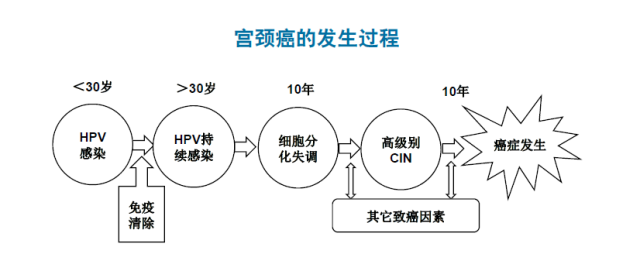
宫颈癌是女性最常见的恶性肿瘤之一,其发病率在世界范围仅次于乳腺癌,居第二位。全球每年大约有 52.9 万宫颈癌新发病例,其中 85% 发生在发展中国家。大多数宫颈癌发生于从未筛查或筛查不充分的女性。有研究估计 50% 的宫颈癌患者从未行宫颈细胞学检查,另有 10% 在诊断宫颈癌之前的 5 年内未行筛查。因此,大约有 60% 被诊断的宫颈癌是由于筛查不充分导致的。
目前,我国每年宫颈癌新发病例约 13.2 万,占总新发病例总数的 1/4。由于宫颈癌筛查尚未普及,80% 的患者在确诊时已经发展为浸润癌。普及宫颈癌筛查,对于降低宫颈癌发病率、提高居民健康水平有着极其重要的意义。
宫颈癌筛查的方法
1. 细胞学检查
巴氏涂片(Pap Testing)是宫颈癌筛查及癌前病变检测的主要手段。医生使用宫颈刷采集子宫颈上皮细胞,在显微镜下观察细胞形态进行判定。在过去的 30 年中,由于宫颈细胞学筛查的广泛应用,美国宫颈癌发病率降低了 50% 以上:1975 年,宫颈癌发病率为每 100,000 女性中 14.8 例发病,2008 年,宫颈癌发病率降低至每 100,000 女性中 6.6 例发病。疾病的死亡率也有类似的下降 :1975 年每 100,000 女性中 5.55 例死亡:2008 年每 100,000 女性中 2.38 例死亡。
尽管巴氏涂片法是目前最成功的宫颈癌筛查的方法,但并不是一种完美的筛查手段。巴氏涂片法需要人工在显微镜下观察细胞形态,对每一个样本的成百上千个细胞进行精确分析几乎是不可能完成的任务。即便是最好的诊断实验室,异常的细胞病变依然有可能被忽略。统计数据表明,巴氏涂片法发现高危病变的敏感度仅有 75% 左右,意味着另有 25% 左右的高危病变在筛查中被忽略。美国癌症协会建议不大于三年每次的巴氏涂片检查,但很遗憾的是,多数处于宫颈癌风险下的女性没有做到充分频次的检查,甚至从不做检查。
2. HPV 核酸检测

HPV 检测通过检测宫颈上皮细胞中的指定 HPV 型别 DNA 的方式来判定 HPV 感染,取样方式同巴氏涂片法类似,基于液基细胞学的巴氏涂片法样本亦可以用于 HPV 检测。同细胞学检查相比,HPV 检测的优势如下:
● 标准化的诊断结果:
相对于细胞学检测通过形态学判定,HPV 检测的诊断结果几乎不受主观经验影响,重复性更好,结果更可靠。
● 阴性预测值更有效力:
相比于细胞学检测,HPV 检测的「假阴性」结果出现的几率非常低,阴性预测值更可靠,有利于延长筛查间隔。
● 便于制定临床策略:
了解女性的 HPV 感染状态对确定其宫颈癌的风险及制定临床策略非常重要,可有效避免误诊和过度诊疗。
● 权威指南推荐:
世界范围内的卫生组织都推荐进行细胞学和 HPV 联合检测,以明确妇女发生宫颈癌的风险。
3. 临床指南筛查建议
根据美国癌症协会(ACS)、美国阴道镜和宫颈病理协会(ASCCP)、美国临床病理协会(ASCP)联合发布的最新宫颈癌筛查指南,小于 21 岁的女性不建议做宫颈癌筛查,21-29 岁年龄段的女性建议每 3 年/次的细胞学检查。对 30-65 岁的女性,建议 5 年/次的 HPV-细胞学联合筛查,或限于区域医疗水平、财政政策的差异,也可以接受 3 年/次细胞学检查。
年龄段 | 推荐的筛查程序 |
<21 岁 | 不必检查 |
21-29 岁 | 每三年行细胞学检查 |
30-65 岁 | HPV 检测联合宫颈细胞学检查每 5 年一次 (推荐) 或独细胞学检查每 3 年一次(可选) |
>65 岁 | 既往多次检查均示阴性,则不需筛查 |
接受过子宫全切术的女性 | 不需要检查 |
接种过 HPV 疫苗的女性 | 遵循特定年龄的建议(与未接种疫苗的女性一样) |
筛查处理流程
权威指南推荐的基于细胞学检查联合 HPV 检测的处理流程见下图。针对高危型 HPV 阳性且细胞学阴性的患者,可选进行 HPV16/18 分型检测,以确定患者风险级别。或者针对 HPV 阳性且细胞学阴性的患者,12 个月内重复联合检查的策略也是可行的。

Promega HPV 检测产品
Promega 可以提供 14 高危 HPV 筛查和 14 高危 HPV 分型两种产品,适用于大规模筛查和精准分型,满足多样化临床需求。

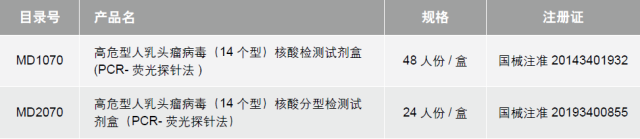
● 检查范围
全分型 (5 管) 或不分型(1 管)检测 WHO 指定的 14 种高危型 HPV, 包括 HPV16,18,31,33,35,45,51,52,56,58,59,66 和 68 型。
● 内参基因
每管均设置有 β-珠蛋白基因(HBB)作为内参,对样本采集、DNA 提取及扩增全程监控,避免假阴性结果。
● 热启动酶
使用 Promega 享誉世界的 GoTaq®热启动 Taq 酶,常温下无酶活性,耐存储性更好。
● 核酸纯化
核酸纯化组分加入高品质螯合树脂 Chelex-100,用于螯合金属离子及去除杂质。
● 防污染系统
PCR 反应体系中配有 dUTP/UNG 酶防污染系统,可抵抗实验室 PCR 产物污染。
● 精密度
使用 50μl 的反应体系,结果更稳定,批内和批间 Ct 值变异系数<5%。
图片来源:普洛麦格