在过去的几年中,妊娠期和哺乳期风湿性关节炎的治疗发生了巨大变化。生物 DMARDs 和靶向合成 DMARDs 治疗等现代疗法,使风湿病的控制得到了显著改善,越来越多的重症患者考虑怀孕。因此,这些患者在怀孕前、怀孕期间和怀孕后的疾病管理需要与临床医生进行讨论,患者需要知道他们在怀孕前可能经历哪些并发症。
最近发表于 Nature Reviews Rheumatology(影响因子 IF:18.545)杂志上的一篇综述,系统性介绍了妊娠对各种风湿病的影响以及这些疾病对妊娠的影响,并就妊娠前、妊娠中、妊娠后治疗的改变和监测提供指导建议。

炎症风湿性疾病,包括系统性红斑狼疮 (SLE),类风湿关节炎 (RA)、其他炎性关节病、中轴型脊柱关节炎、原发性干燥综合征、系统性硬化症 (SSc) 和原发性全身血管炎,均可影响育龄妇女。
风湿性疾病妇女的妊娠管理受到多种因素的影响。活动性疾病与不良妊娠结局相关,因此,妊娠期间需要 DMARDs,以确保控制母体疾病活动,达到满意的妊娠结局。然而,许多 DMARDs 的处方由于安全问题而变得复杂,基于证据的指南无法为所有药物提供可靠的基于证据的建议。医生在与患者讨论妊娠计划和疾病管理时,应考虑到不同情况下的妊娠问题。
据报道,各种风湿性炎症疾病中不良妊娠结局的风险增加,如下表所示。各种回顾性研究表明,在包括 3500 名患有 RA 的> 患者在内的人群研究中,患有 RA 的妇女在妊娠期高血压 (妊娠期高血压和子痫前期)、IUGR、早产、剖腹产和妊娠期住院时间延长的风险增加。此外还列举了银屑病关节炎、中轴型脊柱关节炎、系统性红斑狼疮、抗磷脂综合症、干燥综合征、系统性硬化症不良妊娠结局。
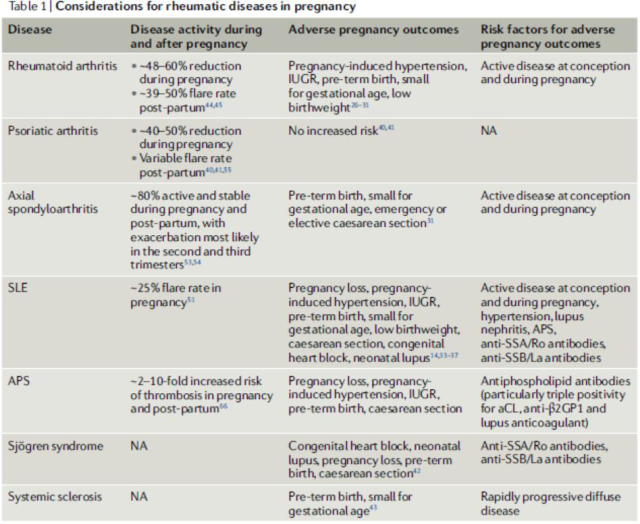
母亲的自身免疫抗体通过胎盘将母体血液中的 IgG 抗体转移到胎儿的血液循环中。抗干燥综合征相关抗原 A (anti- SSA)/Ro、抗 SSB/La 等抗体通过 Fc 受体在新生合体滋养细胞上表达,经胎盘主动转运,跨越胎盘屏障。抗体转移可能对胎儿和婴儿产生影响,包括新生儿狼疮综合征。母体抗体在婴儿出生后 6-9 个月内从婴儿的血液循环中清除。
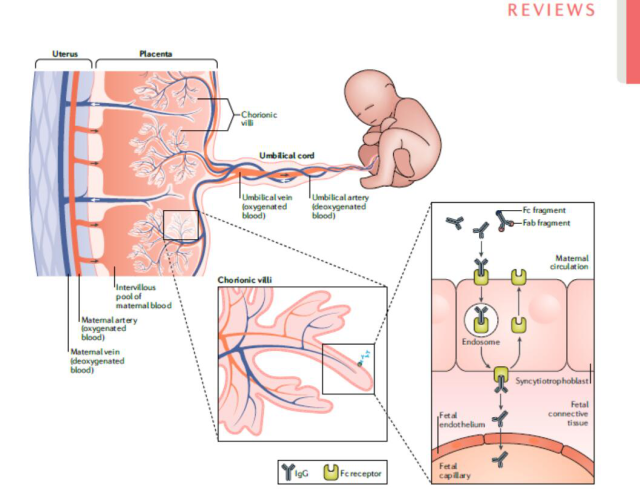
妊娠期炎性风湿性关节炎的治疗目标策略如下所示,妊娠期间的治疗旨在维持疾病控制和降低不良妊娠结局的风险。与怀孕相适应的药物应继续使用,并在怀孕期间适当加强,以防疾病发作,合适的治疗取决于疾病和表现形式。
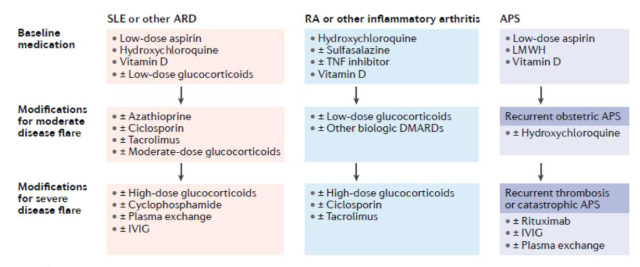
2016 年英国风湿病学会 (BSR) 和欧洲风湿病联盟 (EULAR) 发表了关于在妊娠期和哺乳期使用各种抗风湿药物的指南,基于证据的建议总结在下表:
部分生物制剂是可以在孕期使用的,但需要仔细考虑生物 DMARD 的结构和暴露时间。目前的指南建议使用 TNFi 治疗的患者应继续使用这些药物,直到妊娠中期或晚期((这取决于药物的生物利用度,基于药物在循环中的半衰期,以及基于 TNFi 经胎盘传递时的结构),妊娠期间常用的 TNFi 汇总表如下所示。常在妊娠的适当时间停止使用 TNFi,为了确保在分娩时母体循环中不存在 TNFi,因为它也会存在于婴儿体内并持续存在于新生儿循环中,因为这可能使婴儿在接种活疫苗后面临感染风险。如果患者担忧有炎症性风湿病复发的风险,TNFi 应在整个妊娠期间持续使用,但应避免使用活疫苗,如轮状病毒和结核病毒疫苗,直到婴儿 6 个月大。

如何优化妊娠期风湿性关节炎的治疗?管理的一般原则是:对于风湿性炎症性疾病患者,通过制定个体化的计划来抑制疾病活动,采用治疗到目标的方法,从而获得优化成功妊娠结局的机会。计划怀孕或正在怀孕的患者应在多学科环境中进行管理,并进行密切的产科和风湿病监测,包括定期进行临床、实验室和产科超声评估,并根据产妇疾病的程度和程度以及患者的抗体状况进行风险分层。如下图所示:

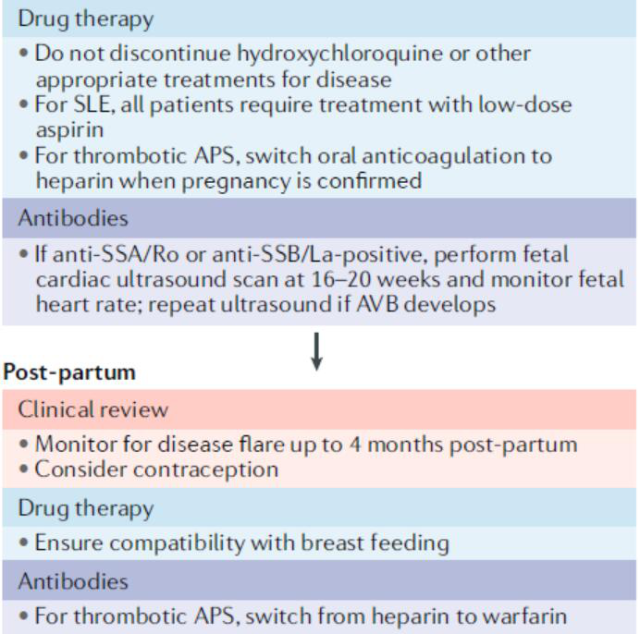
除此之外,还要维护和监测疾病控制情况、监测妊娠并发症、防治先兆子痫、预防血栓和抗凝、注意抗 SSA/Ro 和抗 SSB/La 并发症、管理耀斑和器官功能障碍、进行产后管理等。
这篇综述总体来说,关键点概括如下:
各种风湿性炎症疾病都增加了不良妊娠结局的负担。
怀孕会加重一些风湿性关节炎,但不是所有的。
妊娠前咨询非常必要,旨在评估每个患者,以减少不良妊娠结局的风险。
有些治疗方法必须在怀孕前、怀孕期间和/或怀孕后改变。
怀孕期间需要多学科小组的仔细监测。
产后需要警惕疾病的复发。